11 月 1 日, 2022
 胃カメラで採取してきた胃粘膜病変の診断に「グループ分類」がおこなわれます。
胃カメラで採取してきた胃粘膜病変の診断に「グループ分類」がおこなわれます。
グループ1 正常
グループ2 腫瘍性か非腫瘍性か判断が難しい
グループ3 腺腫
グループ4 がんが疑わしい腫瘍
グループ5 がん
【70才代女性】
萎縮性胃炎のフォローアップとして胃カメラを受けています。
胃の出口付近(前庭部)に、小さな隆起がありました。特に悪性の印象は無かったのですが、念のために生検したところ、グループ2と診断されました。1か月後の再検査ではグループ4と診断されました。大学病院を受診して頂き、内視鏡治療が施行されました。結果は直径6mmの粘膜内癌でしたが、内視鏡治療で完治しています。
この方のように、グループ2と診断された時は、グループ1か3か5(奇数)になるまで必ず再検査するように気を付けています。
Posted in 院長「医療に関する話」 | No Comments »
10 月 15 日, 2022
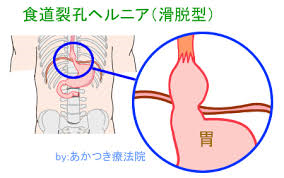 先日、食道裂孔ヘルニアに対して外科的手術を受けられた方がいました。この疾患で当院から外科に紹介したのは、今回で2人目です。
先日、食道裂孔ヘルニアに対して外科的手術を受けられた方がいました。この疾患で当院から外科に紹介したのは、今回で2人目です。
【80代女性】6年前から逆流性食道炎で当院に通院されていました。逆流性食道炎は食道裂孔ヘルニアが大きな要因でした。PPI(胃酸抑制剤)では満足のいく結果が得られないため、手術を希望されました。この方の場合、一般的な逆流性食道炎の症状(胸焼け、等)とは違って「食欲があるにも関わらず、十分な量を食べられない。」というものでした。ご本人の希望に応えるべく、市内の食道裂孔ヘルニアの手術を沢山されている病院に紹介しました。そこで、腹腔鏡下に食道裂孔ヘルニア修復術と噴門形成術が施行されました。術後経過は良好で、ご本人も大変満足されているとのことです。
「食道裂孔ヘルニアを外科的手術で直して欲しい」という希望は非常に専門的な知識が必要だと思います。消化器内科医ですら、その知識が無い場合もあると思います。実際、私も2年前に患者さんから相談されて、調べてみて初めて手術のことを知った次第です。さらには、どこの病院に行けば手術してもらえるのか、など分からないことが沢山あります。
私が想像するに、この方のご家族が、ネット等で食道裂孔ヘルニアのことを詳しく調べられたのではないか思います。私のブログも誰かの役に立つことがあると良いのですが。
Posted in 院長「医療に関する話」 | No Comments »
10 月 1 日, 2022
 協会けんぽの生活習慣病予防健診を始めて2年目になりました。現在、毎月6名の方の健診をおこなっています。予約が3,4カ月先まで入っている大変ありがたい状況です。先日、協会けんぽの健診として初めて胃がんが見つかりました。
協会けんぽの生活習慣病予防健診を始めて2年目になりました。現在、毎月6名の方の健診をおこなっています。予約が3,4カ月先まで入っている大変ありがたい状況です。先日、協会けんぽの健診として初めて胃がんが見つかりました。
【50代男性】
協会けんぽ健診のメニューとして胃カメラを受けてもらいました。自覚症状はありません。胃の出口付近(前庭部)に小さなびらんがありました。単発で不自然だなと思ったことと、粘膜面が「尖がっている」印象があったため、念のために生検しました。生検結果がグループ4であったため、大学病院で内視鏡治療を受けて頂きました。その結果、直径10mm大の粘膜内癌(早期の胃がん)で、内視鏡治療で完治しています。
一般に、健診の胃カメラは、「異常が無いことを確認する」という意味合いが強い検査です。しかし、ごくまれに、こうやって胃がんに遭遇することもあるわけですから、気を引き締めて胃カメラをやらないといけないと肝に銘じた次第です。
Posted in 協会けんぽへの道 | No Comments »
9 月 15 日, 2022
 ウェルニッケ脳症はビタミンB1(チアミン)が不足することから引き起こされる神経系の急性疾患です。①栄養不足、②眼球運動障害、③小脳症状、④意識変容または軽度の記憶障害、のうち2項目以上を満たせば、ウェルニッケ脳症と診断して良いことになっています(Caine criteria)。
ウェルニッケ脳症はビタミンB1(チアミン)が不足することから引き起こされる神経系の急性疾患です。①栄養不足、②眼球運動障害、③小脳症状、④意識変容または軽度の記憶障害、のうち2項目以上を満たせば、ウェルニッケ脳症と診断して良いことになっています(Caine criteria)。
【70代女性】 当院に高血圧で通院中でした。新型コロナウイルス感染症が蔓延してからは、「電話再診」のみで直接診察をすることはありませんでした。近所に住む娘さんがいつもと様子が違うと感じ、2年ぶりにご本人を連れて来院されました。娘さんの話では、歩くのが下手になったとのことです。かといってまったく歩けないわけではありません。性格が変わった様な感じがするとのことですが、意識障害というわけでもありません。
深部反射の異常なく(大脳の異常なし)、指鼻試験正常(小脳の異常なし)、握力の低下なし(運動神経異常なし)といったところです。対光反射は正常でしたが、残念ながら、眼球運動は確認していませんでした。(水平方向の眼振運動が確認出来ていれば、診断に近付けていたかもしれません。)
神経内科の専門医に診察を依頼しました。頭部MRI(T2強調画像、FLAIR画像)で、中脳水道周囲、第三脳室周囲、等に対称性の高信号域を認め、ウェルニッケ脳症が疑われました。血中ビタミンB1濃度が異常低値であったことから診断が確定しました。
ビタミンB1は身体のエネルギー源である糖質の代謝を適切に行うために必要不可欠です。特に脳は糖質に依存する割合が大きいので、ビタミンB1不足から脳へのダメージが生じるわけです。この患者さんにビタミンB1不足が生じた原因としては、一人暮らしだったため、食事が極端に偏っていた可能性が考えられます。ついついインスタント食品ばかり食べることで(糖質過多)、ビタミンB1の需要量が増え、相対的にもビタミンB1が不足したと予想されます。
今回の経験を教訓として、ウェルニッケ脳症が意外に身近にある病気だということを肝に銘じて診察に臨もうと思いました。
Posted in 院長「医療に関する話」, 食べ物 | No Comments »
9 月 1 日, 2022
 いろんなもので、倉庫が一杯になってしまいました。
いろんなもので、倉庫が一杯になってしまいました。
まず、最初に取り組んだものが、廃棄です。開院以来、何となく捨てられなくて置いておいたもの(付属品、説明書、等)で、1回も使わなかったものは、今後も使うことは無いだろうと考え、捨てることにしました。次に、経理に関するものは、7年間の保存が義務付けられているので、それより古いものは廃棄しました。医療に関するものは、10年間の保存が義務付けられていますが、こちらは、何年たっても必要になる可能性があるので、すべて大切に保存し続けています。何年も後になって、問題が起こった時に、資料が残っていなければ、詳しいことが分らなくなってしまいますから。
これで、かなり倉庫が片付いてきたのですが、早晩、また、もので溢れそうです。CD-Rがかなりのスペースを占拠していることが目に着きます。これは、総合病院に画像診断(CT,MRI)を依頼した際に、診断書と一緒に送られてきたものです。過去のCD-Rが必要になることがあります。これまでは、必要になった時に、スタッフが2階の倉庫まで探しに行ってくれているのですが、2階に上がらなくて済むように、1階の事務室にCD-R用の本箱を設置することにしました。これで、倉庫に充分な空きが確保出来たうえに、わざわざ2階に行く必要もなくなりました。
Posted in 院長「よもやま話」 | No Comments »
8 月 15 日, 2022
 診察の情報(理学所見)と検査結果が一致しなかった場合、それをどう判断するか思案のしどころです。
診察の情報(理学所見)と検査結果が一致しなかった場合、それをどう判断するか思案のしどころです。
【40代女性】
潰瘍性大腸炎で定期的に通院中でしたが、最近は、病状は落ち着いていました。数日前から急にお腹が痛くなったため来院されました。発熱なし。嘔吐、下痢、便秘、下血、等の消化器症状はありません。お腹のグル音は正常でした。ガスや腹水が貯まっていないか、お腹を「トントン」と打診すると、おヘソの周辺を中心にすごく痛みを訴えられました。何か強い炎症がありそうです。血液検査で、当然、白血球が増えていると思いきや、まったくの正常でした(左方移動も無し)。症状や痛みの場所からは潰瘍性大腸炎の悪化ではなさそうです。『下痢の無い腹痛は要注意!』という私自身の鉄則に則り、血液検査で異常が無いことが気にはなったのですが、大学病院で診てもらうことにしました。大学病院のCT検査で卵巣嚢腫の膿瘍(感染)と診断がつき、婦人科で治療が始められました。
膿瘍(感染)が卵巣内に限局されていたために、血液検査に反映されなかったと思います。血液検査の結果よりも理学所見を信じて良かったです。
仮に、今回と逆の場合はどうなるか想像してみました。つまり、理学所見に異常は無いけれども、血液検査はすごく悪かった場合です。この時は、迷わず、精密検査を進めていくでしょう。結局、理学所見と血液検査がかい離していた場合は、悪い結果の方を優先しているわけです。
理学所見が内科診断学に欠かすことの出来ない重要なものである以上、将来、内科医の仕事がAIに取って代わられることは無いと思います。
Posted in 腹痛, 院長「医療に関する話」 | No Comments »
8 月 1 日, 2022
 私は牛乳を飲むと必ず下痢します。乳糖不耐症か牛乳アレルギーだと思います。
私は牛乳を飲むと必ず下痢します。乳糖不耐症か牛乳アレルギーだと思います。
乳糖(ラクトース)はガラクトースとグルコースからなる二糖類です。乳糖は小腸においてラクターゼによって、ガラクトースとグルコースに分解され、体内に吸収されます。乳糖不耐症の場合は、ラクターゼが欠損しているか活性が低下しているため、乳糖が分解されず、大腸まで到達してしまいます。その結果、大腸内での浸透圧がたかまります。同時に大腸に到達した乳糖は腸内細菌により発酵し、有機酸や二酸化炭素に変化します。これらの結果、下痢がおこるわけです。
乳糖不耐症は白人には少なく、黒人や黄色人種に多い傾向にあります。これは、黒人や黄色人種が乳製品に接する機会が少なかったためと考えらています。日本人の乳糖不耐症は平均的な飲入量であれば、20%程度と予想されます。
乳糖不耐症の人は、牛乳を飲むことを止めれば問題は解決します。ヨーグルトは、乳酸菌の働きで乳糖の量が減少していますので、乳糖不耐症でも食べられる人が多いです。チーズには乳糖がほとんど含まれていませんので、全く心配ないです。乳糖不耐症は大人になってから顕著になる場合もあります。年齢とともにラクターゼの産生が低下することがあるためです。
当院では、慢性的な腹痛や下痢で来院された場合、意外に乳糖不耐症が多いことを説明し、しばらくの間牛乳を控えてみることを提案しています。
Posted in 院長「医療に関する話」, 食べ物 | No Comments »
7 月 18 日, 2022
アカラシアとは下部食道噴門部(胃の入り口)が緩みにくくなることで、食物の通過障害を来たす病気です。先日、健診の胃カメラで食道の通過障害を認め、アカラシアの可能性を指摘された方が来院されました。当院でのアカラシアの患者さんは2人目です。
【40代男性】 以前から、食べ物を飲み込みにくく、食事に時間がかかっていたとのこと。健診の胃カメラで食道から胃に入るところが進みにくいことを指摘されました。BMIは21.3とやややせ型でした。健診医の指摘どおりアララシアであろうと判断しましたが、問題は治療をどうするかです。前回のアカラシアの患者さんは、当院から産業医大を紹介し、さらに長崎大学病院に転院し、根治手術「経口内視鏡的食道筋層切開術(POEM)」が施行されています。今回は、インターネットでPOEMをやっている病院を探し、沢山の手術例を報告している福岡大学病院で診てもらうことにしました。後日、福岡大学病院からPOEMが無事終了した旨の報告を頂きました。 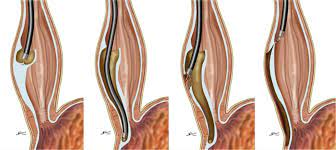
POEMは2008年、世界に先駆けて日本で開発された手術方法です。全身麻酔下で胃カメラをおこない、食道粘膜を切開し、食道粘膜下層にトンネルをつくります。さらに、粘膜下層にトンネルを作り、筋層を切開します。その結果、食道と胃のつなぎ目が広がります。最後に、カメラが入っていた粘膜をクリップで閉じて終了です(さし絵参照)。
現時点で、POEMをおこなっている九州の医療機関は、福岡大学、長崎大学、沖縄の民間病院の3か所のようです。アカラシアは10万人に1人程度のまれな病気なので、治療施設を限定し、患者さんを集約させるようになっているのだと思います。日本消化器内視鏡学会でも、POEMのガイドラインを作成した上で、しっかりトレーニングを受けたPOEM専門医を育てるようにしています。
【おまけ】内視鏡の操作において、食道は本当に難しい臓器です。まず、食道には漿膜がありません(サランラップに包まれていない果物のイメージです)。ですから、わずかな内視鏡操作の力加減で簡単に穿孔してしまいます。次に視野の問題です。食道内腔は狭く、しかも、常に「はす」にしか観察出来ないのです。決して、正面視出来ない場所です。加えて、心臓に隣接している臓器ですので、常に拍動に同調して動いています。POEMをシェーマにすると簡単そうに見えますが、実際には、たいへん高度な内視鏡技術が必要であると想像します。
Posted in 院長「医療に関する話」 | No Comments »
7 月 11 日, 2022

安倍元首相のご冥福を心よりお祈りいたします。
2年前の1月に本邦で新型コロナウイルス感染症の患者さんが報告されて、2年半が経ちました。皆様、如何お過ごしでしょうか。
今日、当院は開院13周年を迎えることが出来ました。沢山の方に当院をご利用頂いたからこそクリニックを続けることが出来ました。心よりお礼申し上げます。
最も心がけていることは、正しい判断・診断をおこなうことです。たびたび判断に迷うのは、もうしばらく様子を見るのか、総合病院に紹介するのかという事態になった時です。コロナ禍の現在、どこの医療機関も発熱があると通常の診療が出来なくなるので、発熱する前に紹介するように心がけています。次に心がけていることは「いつでも、誰でも同じ」ということです。そのことが、当院を利用してくださる皆様の満足感につながり、失望や不満を最小限にとどめることが出来ると思うからです。「安全」にも気を付けるようにしています。ヒアリハット事例が起こった際には、すみやかにミーティングを開いて、スタッフ間での問題意識の共有を図っています。時間的にも、医療事故の起きやすい、診療開始直後と終了間際には特に目配せを怠らないように気を付けています。
これからも、1日1日を、お一人お一人に対して全力で診療に向き合う所存です。今後とも中野胃腸クリニックをどうぞよろしくお願いいたします。
Posted in クリニック通信 | No Comments »
7 月 1 日, 2022
 立位になった時に腎臓が大幅に下垂する現象を遊走腎と言います。遊走腎の主な症状は、立位での側腹部から腰部にかけての鈍痛です。血尿や水腎症を来すこともあります。
立位になった時に腎臓が大幅に下垂する現象を遊走腎と言います。遊走腎の主な症状は、立位での側腹部から腰部にかけての鈍痛です。血尿や水腎症を来すこともあります。
【40代女性】
寝ている時は何ともないが、立った時に、右下腹部に硬いものを触れるとのこと。痛みや血尿はありません。立位で患部を触診すると、確かに平坦でスムーズな硬いものを触れます。それが何なのかを超音波検査(エコー)で観ることにしました。患者さんに隣の超音波装置のある診察室に移動してもらいました。看護師さんが患者さんを検査台に寝かせ、部屋の明かりを消したら、私もそちらに移動します。暗くなった診察室に入っていくと、患者さんが坐って待っていてくれました。坐っていることを予想していなかったので、一瞬「えっ?」と思いますたが、直ぐに「なるほど」と感心しました。看護師さんが機転を利かせて、患者さんを寝かせないで坐らせていたのです。坐った姿勢で、患部にエコーをあてるとまさに腎臓でした。その状態から仰臥位になってもらうと、腎臓は、通常の背中側に戻っていくことが確認出来ました。症状もないので、このまま経過をみることにしました。
遊走腎は立位になると、腎臓が腸腰筋の前面に沿って下方に下垂するとともに前方にも移動するために、下腹部で触れるわけです。立位で水腎症を呈する場合や下垂による激しい痛みを訴える場合は、腎臓が下垂しないように固定術がおこなわれます。
今回は、看護師さんの機転に感謝でした。
Posted in 院長「医療に関する話」 | No Comments »
 胃カメラで採取してきた胃粘膜病変の診断に「グループ分類」がおこなわれます。
胃カメラで採取してきた胃粘膜病変の診断に「グループ分類」がおこなわれます。








